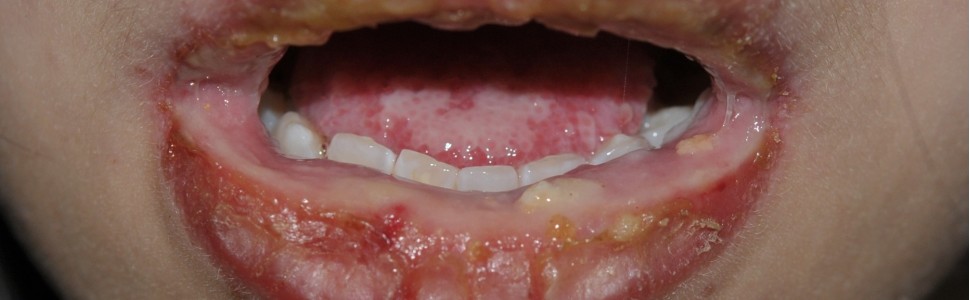
Zespół Stevensa-Johnsona (Stevens-Johnson syndrome – SJS) oraz toksyczna nekroliza naskórka (toxic epidermal necrolysis – TEN) to ciężkie, zagrażające życiu zespoły wielonarządowe. Uznaje się, że w rozwoju TEN główną rolę odgrywa ekspozycja na leki, natomiast SJS mogą wywołać także zakażenia (wirusowe i bakteryjne). W odpowiedzi na czynniki wywołujące dochodzi do ekspresji TNF przez limfocyty T, dlatego zastosowanie inhibitorów TNF wydaje się pełnić szczególnie korzystną rolę w terapii omawianych zespołów. Istnieją doniesienia na temat większej skuteczności inhibitorów TNF w porównaniu z glikokortykosteroidami. Ponadto w innych badaniach wykazano, że podwyższony poziom IL-15 wykazuje znaczącą korelację z ciężkością nasilenia choroby i śmiertelnością u pacjentów z SJS/TEN, co stanowi przesłanie dla korzyści płynących z leczenia biologicznego. Różnicowanie obu zespołów bywa niekiedy problematyczne z uwagi na nakładanie się objawów. Zgodnie z obowiązującą klasyfikacją, SJS rozpoznawany jest w przypadku zajęcia ≤ 10% powierzchni skóry, a TEN wówczas, gdy zmiany obejmują ≥ 30%. W przedziale 11–29% rozpoznaje się zespół nakładania TEN/SJS.
Sachdeva i wsp. przeprowadzili przegląd systematyczny dostępnego piśmiennictwa pod kątem analizy leczenia biologicznego SJS/TEN w populacji pediatrycznej. Po ustaleniu kryteriów włączenia, ostatecznie zakwalifikowano dziesięć prac z udziałem sumarycznie 12 pacjentów. Średni wiek chorych wynosił 9,5 roku (zakres 2-17 lat), nie stwierdzono dominacji płci pod względem liczby przypadków. U większości pacjentów zmiany obejmowały ponad 30% powierzchni ciała (średnio 52,2%). Wszyscy chorzy byli leczeni inhibitorami TNF, w tym infliksimabem (n = 5) i etanerceptem (n = 7). W przypadku infliksimabu pełną remisję kliniczną obserwowano u 4/5 dzieci. Średni czas epitelizacji nadżerek po rozpoczęciu leczenia wynosił 11 dni. Z kolei dla etanerceptu szacowany czas reepitelizacji wynosił 12,7 dnia. U 6 pacjentów, u których leki biologiczne stosowano w formie monoterapii, średni okres remisji klinicznej wynosił 12 dni. U jednego pacjenta dołączono immunogobuliny dożylne, u dwóch immunoglobuliny i glikokortykosteroidy, obserwując całkowite ustąpienie zmian. Dobrym efektem terapeutycznym charakteryzowało się dołączenie terapii skojarzonej cyklosporyną z glikokortykosteroidami. Natomiast jeden pacjent, równocześnie otrzymujący glikokortykosteroidy, zmarł. W trakcie terapii nie obserwowano działań niepożądanych.
W podsumowaniu badacze zachęcili do przeprowadzenia dalszych badań w celu ustalenia schematu terapeutycznego SJS/TEN u dzieci, w tym z wykorzystaniem leków biologicznych.
Lek. Paulina Szczepanik-Kułak
Na podstawie: Sachdeva M., Mufti A., Kim P., Maliyar K., Sibbald C.: Biologic treatment in pediatric Stevens-Johnson syndrome/toxic epidermal necrolysis: A systematic review. J Am Acad Dermatol 2021 Jan 8: S0190-9622(21)00105-5. doi: 10.1016/j.jaad.2020.12.080. Epub ahead of print. PMID: 33422622.
Fot. ze zbiorów lek. Michała Adamczyka.