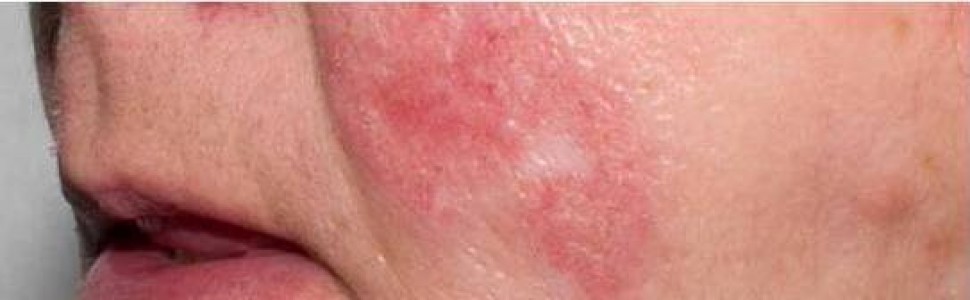
Dermatolodzy z University of Utah w Salt Lake City w celu określenia częstości występowania tych powikłań, przeprowadzili badanie retrospektywne, które objęło dorosłych chorych z rozpoznaniem DM lub CLE, hospitalizowanych od stycznia 2013 r. do stycznia 2018 r. w the University of Utah Department of Dermatology. Grupę badawczą stanowiło 180 osób przyjmujących hydroksychlorochinę (HCQ) lub chlorochinę (CQ). Ewentualne działania niepożądane były oceniane przez lekarzy prowadzących na podstawie wywiadu, badania fizykalnego lub biopsji skóry zmienionej chorobowo. Nie odnotowano różnic w częstości występowania powikłań pomiędzy chorymi z toczniem rumieniowatym (4%) i zapaleniem skórno-mięśniowym (5%). Natomiast wszystkie z nich były związane ze stosowaniem hydroksychlorochiny i pojawiły się 5-14 dni po jej włączeniu. Miały charakter niewymagających hospitalizacji zmian liszajowatych, pokrzywkowych lub wypryskowych i ustępowały po odstawieniu HCQ. Co ciekawe, u dwóch pacjentów z łagodnymi powikłaniami ponownie zastosowano HCQ, nie obserwując później żadnych komplikacji leczenia.
W podsumowaniu autorzy badania podkreślili jego ograniczenia: charakter retrospektywny, niewielką, niezróżnicowaną grupę badawczą oraz brak możliwości oznaczania typowych dla DM autoprzeciwciał. Zwrócili uwagę, że leki przeciwmalaryczne powinny stanowić opcję terapeutyczną dla chorych ze skórnym toczniem rumieniowatym i zapaleniem skórno-mięśniowym. Ponadto u pacjentów, u których doszło do wystąpienia łagodnych działań niepożądanych, powinno się rozważyć ponowne włączenie leków.